PCOS - objawy fizyczne i psychiczne, przyczyny, leczenie
PCOS to zespół objawów związanych z nadprodukcją androgenów (zwanych potocznie męskimi hormonami płciowymi) zaburzeniami metabolicznymi i nieregularnymi cyklami miesiączkowymi. Charakterystyczny jest obraz jajników zawierający liczne cysty (torbiele), któremu syndrom zawdzięcza swoją nazwę.
Zespół policystycznych jajników dotyczy ponad 10% kobiet w wieku rozrodczym i choć przyczyna choroby nie jest znana, to wiadomo, że PCOS często występuje rodzinnie. W wyniku różnych zaburzeń hormonalnych, pacjentki mogą mieć problem z zajściem w ciążę i stosunkowo częściej rozwija się u nich rak błony śluzowej macicy.

Czym jest PCOS?
Popularny skrót PCOS (ang. polycystic ovary syndrome) oznacza zespół policystycznych jajników. Jest to zróżnicowany zbiór zaburzeń funkcji jajników, które manifestują się:
wzrostem poziomu androgenów pochodzenia jajnikowego i w mniejszym stopniu nadnerczowego. Androgeny to hormony płciowe, które fizjologicznie przeważają u mężczyzn, a u kobiet występują w niewielkich ilościach - dlatego często są określane jako męskie hormony płciowe;
zaburzeniami cyklu miesiączkowego i niepłodnością;
zaburzeniami metabolicznymi pod postacią otyłości i insulinooporności. O insulinooporności mówi się, gdy do utrzymania prawidłowego stężenia glukozy potrzebne jest zwiększone wydzielanie insuliny przez komórki trzustki.
W PCOS obserwuje się też charakterystyczny obraz jajników, do którego nawiązuje nazwa zespołu. W badaniu ultrasonograficznym lekarz widzi jajniki z licznymi torbielowatymi pęcherzykami wypełnionymi płynem.
@erecept.pl Dziewczyny, macie wąsik? Jeśli występuje u ciebie nadmierne owłosienie to spokojnie bo da sie leczyć! Dajcie znać w komentarzach czy chcecie dowiedzieć się jak! #owłosienie #owłosieniepodpachami #nadmierneowłosienie #erecept ♬ Paris - Else
e-Recepta Express
Do 1 godziny roboczej* Antykoncepcja stała, leki stałe, przedłużenie terapii w chorobach przewlekłych, leki na potencję.Antykoncepcja awaryjna
Do 1 godziny roboczej* Tabletka 'po', tabletka dzień po, tabletka do 72h, pigułka po.Kto najczęściej choruje na PCOS?
Zespół policystycznych jajników występuje aż u 4–12% kobiet w wieku rozrodczym. Jednocześnie jest też najczęstszą przyczyną hiperandgrogenizacji, czyli nadmiaru hormonów androgenowych.
PCOS częściej obserwuje się wśród kobiet otyłych i z zespołem metabolicznym.
Zespół wielotorbielowatych jajników może mieć tendencję do występowania rodzinnego. Oznacza to, że w rodzinach, gdzie już jedna osoba ma PCOS, istnieje zwiększone ryzyko wystąpienia tego zaburzenia u innych. Wśród kobiet z wcześniej rozpoznanym PCOS około 20-30% sióstr i 25-50% matek tych pacjentek również choruje na PCOS.
Jakie są przyczyny PCOS?
Przyczyna zespołu policystycznych jajników nie została jeszcze w pełni wyjaśniona. Wiadomo, że u podstaw tej choroby leżą zaburzenia hormonalne w postaci dysfunkcji osi podwzgórze-przysadka, zwiększonej produkcji androgenów i insulinooporności. Badacze zaproponowali trzy możliwe modele rozwinięcia PCOS.
Model gonadotropowy
Model gonadotropowy zakłada, że przyczyną rozwinięcia objawów zespołu policystycznych jajników jest zaburzenie wydzielania hormonu luteinizującego (LH) i aktywności folikulotropiny (FSH). LH i FSH to hormony wytwarzane przez przysadkę mózgową pod wpływem podwzgórza.
Wzrost poziomu hormonu luteinizującego pobudza produkcję androgenów w komórkach jajnika. To w konsekwencji uniemożliwia prawidłowy rozwój pęcherzyków i dalej owulację, co objawia się brakiem prawidłowej miesiączki.
Pęcherzyki jajnikowe, które nie mogą się rozwinąć, produkują estrogeny przy braku syntezy progesteronu. Ta dysproporcja skutkuje przerostem błony śluzowej macicy i nieregularnymi krwawieniami.
Model jajnikowy
Z kolei model jajnikowy zakłada, że pierwszą nieprawidłowością jest zaburzenie steroidogenezy jajnikowej i nadmiar androgenów.
Jajniki, bez wcześniejszego wpływu przysadki i podwzgórza, zaczynają w nadmiarze produkować hormony płciowe: estrogeny i androgeny.
Model insulinozależny
Model insulinozależny natomiast przyjmuje, że to zaburzenia wydzielania i aktywności insuliny stanowią pierwotny mechanizm rozwoju PCOS.
Insulinooporność jest wymieniana jako jeden z głównych filarów zespołu policystycznych jajników. Komórki zależne od insuliny, takie jak adipocyty (komórki tłuszczowe), miocyty (komórki mięśniowe) i hepatocyty (komórki wątroby) słabiej na nią reagują. Aby to skompensować, komórki wysp beta trzustki nasilają jej syntezę, czego wynikiem jest hiperinsulinemia.
Insulina zarówno nasila wydzielanie lutropiny (LH), która pobudza jajniki, jak i sama stymuluje gonady do syntezy hormonów androgenowych.
Nadmiar insuliny hamuje produkcję białka wiążącego hormony płciowe (SHBG) w wątrobie. Androgeny nie mogą zostać związane i ich biodostępność staje się wyższa.
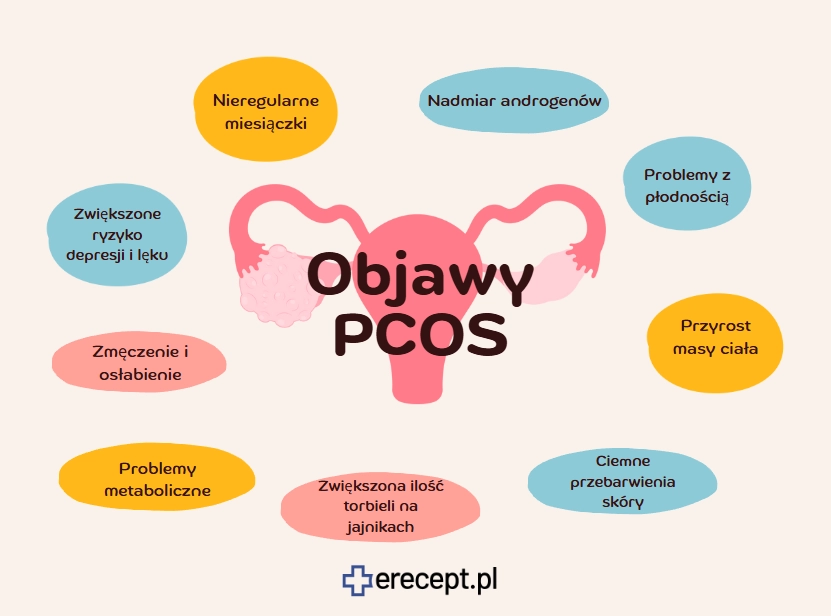
Jak objawia się PCOS?
Zaburzenia hormonalne występujące w zespole policystycznych jajników dotyczą zarówno ciała, jak i psychiki kobiet. Objawy PCOS można zatem podzielić na fizyczne i psychiczne.
Wśród fizycznych symptomów wymienia się zaburzenia owulacji, hiperandrogenizację i zaburzenia metaboliczne. Wśród psychicznych częstość depresji, zaburzeń lękowych i obniżonej samooceny jest wyższa.
Objawy fizyczne
Zaburzenia miesiączkowania występujące w zespole policystycznych jajników polegają na nieprawidłowym przebiegu owulacji. Najczęściej dochodzi do oligoowulacji, co oznacza rzadkie owulacje - miesiączki występują co 35-90 dni. Może też wystąpić anowulacja. Wówczas miesiączki w ogóle nie występują.
Cykle anowulacyjne prowadzą do znaczącej przewagi estrogenów nad progesteronem i do nadmiernej stymulacji błony śluzowej macicy. Mogą się pojawić nieregularne krwawienia, tak zwane krwawienia przełomowe, jednak nie można ich mylić z miesiączką.
Co ważne, regularne cykle owulacyjne u pacjentek zmagających się z zespołem policystycznych jajników są rzadkością, a pojawiające się krwawienia wcale nie muszą oznaczać, że do owulacji doszło.
Zwiększone stężenie androgenów objawia się głównie hirsutyzmem (nadmierne owłosienie), trądzikiem i łojotokiem oraz łysieniem androgenowym (łysienie typu męskiego).
Insulinooporność i wtórna do niej hiperinsulinemia wiążą się ze stosunkowo częstszym występowaniem nieprawidłowej tolerancji glukozy i cukrzycy typu 2 wśród kobiet cierpiących na PCOS. Często towarzyszy również otyłość.
Zwiększone stężenie insuliny działa również na komórki naskórka. Manifestuje się to pojawieniem się rogowacenia ciemnego, zwykle w okolicy szyi, pach i łokci.
Objawy psychiczne
Depresja i zaburzenia lękowe często występują u pacjentek z zespołem policystycznych jajników, szczególnie gdy zmagają się z otyłością bądź nadwagą. Trudno jest ocenić, czy zaburzenia psychiczne są konsekwencją samej diagnozy PCOS, czy raczej ze stygmatyzujących objawów zespołu, jak na przykład nadmiernego owłosienia.
Objawy zespołu policystycznych jajników mają negatywny wpływ na jakość życia pacjentek, która jest dużo niższa niż u kobiet zdrowych. Nadwaga, hirsutyzm i inne fizyczne objawy PCOS wpływają na postrzeganie własnej wartości. Jednak istotne jest to, że terapia redukująca te dolegliwości powoduje, że samoocena wzrasta.
Powikłania PCOS
Brak owulacji prowadzi do niepłodności, która dotyka nawet 40-75% pacjentek z PCOS. Zajście w ciążę jest utrudnione nawet w przypadku oligoowulacji z uwagi na ich nieregularność.
U pacjentek obserwuje się podwyższone ryzyko chorób układu krążenia. Często rozwijają się cukrzyca, zaburzenia lipidowe, nadciśnienie tętnicze i przyspieszony rozwój miażdżycy.
W wyniku zaburzeń hormonalnych, głównie nadmiaru estrogenów w stosunku do progesteronu, dochodzi do przerostu endometrium (błony śluzowej macicy). Oprócz nieregularnych krwawień powoduje to wzrost ryzyka raka endometrium.
W trakcie ciąży prawdopodobieństwo poronienia, cukrzycy ciążowej, nadciśnienia tętniczego i stanu przedrzucawkowego jest wyższe niż u zdrowych kobiet.
Jak przebiega diagnostyka PCOS?
Proces diagnostyczny zespołu policystycznych jajników rozpoczyna się od rozmowy i badania pacjentki, w tym badania ginekologicznego. Lekarz zadaje pytania dotyczące przebiegu okresu pokwitania, charakterystyki cyklu miesiączkowego i chorób występujących w rodzinie. Ważną częścią rozmowy jest też wywiad położniczy i w kierunku niepłodności.
Aby ocenić stężenie androgenów we krwi, lekarz zleca badania hormonalne obejmujące wolny testosteron lub indeks wolnych androgenów, DHEA-S i androstendion.
W przypadku zaburzeń miesiączkowania ważna jest ocena stężeń i stosunku hormonu luteinizującego i folikulotropowego.
Istotne jest wykluczenie innych przyczyn nieprawidłowych cykli miesiączkowych i hiperandrogenizacji. Wśród nich najczęściej są wymieniane: ciąża, zaburzenia pracy tarczycy (niedoczynność tarczycy), hiperprolaktynemia, wrodzony przerost nadnerczy i guzy wydzielające hormony płciowe.
Podczas diagnostyki nie można zapomnieć o badaniach w kierunku czynników ryzyka sercowo-naczyniowego. Niezbędne są badania profilu lipidowego, glikemia na czczo i doustny test obciążenia glukozą (OGTT).
Jednym z najbardziej istotnych badań jest ultrasonografia przezpochwowa, podczas której można zaobserwować charakterystyczny obraz jajników.
Jak wyglądają policystyczne jajniki?
PCO, czyli jajnik policystyczny ma charakterystyczny wygląd w badaniu ultrasonograficznym.
Objętość jajnika przekracza 10 ml. Wynika to z przerostu zrębu gonady. Podczas badania USG widoczne są torbielowate pęcherzyki ułożone blisko zewnętrznej powierzchni jajnika. Jest ich ponad 12 i układają się kształt "sznura pereł".
Co bardzo ważne, PCO nie równa się PCOS. Sama obecność policystycznych jajników nie jest tożsama z rozpoznaniem zespołu, na który składa się wiele objawów. U około 20% zdrowych, bezobjawowych kobiet można je zaobserwować.
Trzeba też pamiętać, że policystyczne jajniki mogą występować w innych zaburzeniach. Jedną z jednostek chorobowych, w których lekarz może stwierdzić torbiele w jajnikach, jest wrodzony przerost nadnerczy.
Jak stawia się rozpoznanie PCOS?
Rozpoznanie zespołu policystycznych jajników stawia się na podstawie Kryteriów Rotterdamskich z 2003 roku. Konieczne jest spełnienie 2 z 3 warunków.
Oligoowulacja lub anowulacja objawiające się zaburzeniami miesiączkowania bądź długotrwałym brakiem miesiączki.
Kliniczne i/lub biochemiczne cechy hiperandrogenizacji. Wśród objawów klinicznych wyróżnia się nadmierne owłosienie, trądzik i łysienie. Biochemicznie ocenia się stężenie wolnego testosteronu.
Obraz PCO w USG, czyli minimum 12 pęcherzyków o średnicy 2-9 mm lub objętość większa niż 10 ml.
Warunkiem rozpoznania PCOS jest wykluczenie innych przyczyn hiperandrogenizacji - hiperprolaktynemii, niedoczynności tarczycy, wrodzonego przerostu nadnerczy i guzów jajników i nadnerczy.
Na czym polega leczenie PCOS?
Ze względu na nieznany czynnik sprawczy zespołu policystycznych jajników, leczenie PCOS jest objawowe. Celem terapii jest zmniejszenie hiperandrogenizacji pacjentek, poprawa parametrów metabolicznych, obniżenie ryzyka raka endometrium i walka z niepłodnością.
Modyfikacja stylu życia
Modyfikacja stylu życia jest podstawą leczenia u kobiet otyłych cierpiących na zespół policystycznych jajników. Celem zmiany jest redukcja masy ciała.
Otyłość zwiększa ryzyko wystąpienia cykli bezowulacyjnych, poronień oraz powikłań ciążowych, takich jak cukrzyca, nadciśnienie tętnicze i stan przedrzucawkowy. Ponadto otyłe pacjentki mogą prezentować gorszą odpowiedź na indukcję owulacji i wymagać wyższych dawek leków podczas indukcji owulacji, co zwiększa potencjalne ryzyko działań niepożądanych.
Już niewielka redukcja masy ciała - nawet o 5% - przynosi efekty. Poprawia insulinowrażliwość komórek, zwiększa stężenie białka wiążącego hormony płciowe (SHBG) i obniża stężenie wolnego testosteronu. Co więcej, może prowadzić do normalizacji cyklu miesiączkowego, spontanicznych owulacji i w konsekwencji zwiększa odsetek zajścia w ciążę wśród pacjentek z PCOS.
Modyfikacja stylu życia opiera się na 3 filarach:
stosowanie diety ubogokalorycznej o niskim indeksie glikemicznym,
zwiększenie aktywności fizycznej,
zasięgnięcie porady dietetycznej i psychologicznej.
Leczenie farmakologiczne
Dwuskładnikowe tabletki antykoncepcyjne stoją na pierwszym miejscu leczenia farmakologicznego zespołu policystycznych jajników. Swoją przewagę zawdzięczają dzięki dwóm strategiom działania.
Przede wszystkim wykazują aktywność antyandrogenową, zwiększając produkcję białka wiążącego androgeny (SHBG) i hamując wydzielanie hormonu luteinizującego, który pobudza jajniki do wydzielania męskich hormonów płciowych. Po drugie regulują cykl miesiączkowy i zapobiegają nadmiernej stymulacji endometrium.
Progestageny są zalecane u kobiet, które nie mogą przyjmować dwuskładnikowej antykoncepcji. Nie mają działania antyandrogennego, ale zapewniają regularną przemianę wydzielniczą błony śluzowej macicy - zapobiegają przewadze estrogenów nad progesteronem - dzięki czemu nie dochodzi do rozrostu endometrium. Zmniejszają w ten sposób ryzyko rozwoju raka endometrium.
Metformina, która jest lekiem z wyboru w terapii cukrzycy typu 2 i stanów przedcukrzycowych, u pacjentek z PCOS zmniejsza insulinooporność i poprawia parametry metaboliczne. Pomaga w regulacji cyklu miesiączkowego, zwiększa częstość samoistnych owulacji i całościowo poprawia płodność kobiety.
Leki antyandrogenowe stosuje się, gdy występują przeciwwskazania do dwuskładnikowej antykoncepcji lub gdy pomimo jej stosowania utrzymują się niepokojące objawy zespołu policystycznych jajników wskazujące na nadmiar hormonów androgenowych. Trzeba jednak pamiętać, że podczas terapii antyandrogenowej konieczna jest antykoncepcja, gdyż leczenie to zwiększa ryzyko działań teratogennych u płodów płci męskiej.
Leczenie niepłodności
Leczenie niepłodności rozpoczyna się od redukcji masy ciała u pacjentek z otyłością. Utrata wagi poprawia wskaźnik owulacji i co za tym idzie - płodność.
Następną fazą leczenia jest farmakologiczna indukcja owulacji. W pierwszej kolejności stosuje się cytrynian klomefinu, a później letrozol, gonadotropiny i analogi gonadoliberyny.
W przypadku niepowodzenia farmakologicznej indukcji owulacji można wykonać zabieg elektrokauteryzacji jajników. Polega on na nakłuciu jajnika odpowiedzialnego za nadprodukcją męskich hormonów płciowych elektryczną igłą, czego wynikiem jest termiczne uszkodzenie gonady. Dzięki temu obniża się stężenie androgenów, następuje regulacja cykli i powrót samoistnych owulacji.
W ostateczności możliwe jest skorzystanie z zapłodnienia pozaustrojowego, gdy pozostałe metody nie przyniosą oczekiwanych skutków.
FAQ PCOS
Bibliografia
Położnictwo i ginekologia. G. Bręborowicz, t. 1-2, PZWL 2015
Portal Cleveland Clinic, https://my.clevelandclinic.org/health/articles/22002-androgens
Portal National Institute of Diabetes and Digestive and Kidney Diseases, https://www.niddk.nih.gov/health-information/diabetes/overview/what-is-diabetes/prediabetes-insulin-resistance
V. Simon, M. Peigne, D. Dewailly, The Psychological Impact of Polycystic Ovary Syndrome
Portal NHS UK, https://www.nhs.uk/conditions/polycystic-ovary-syndrome-pcos/