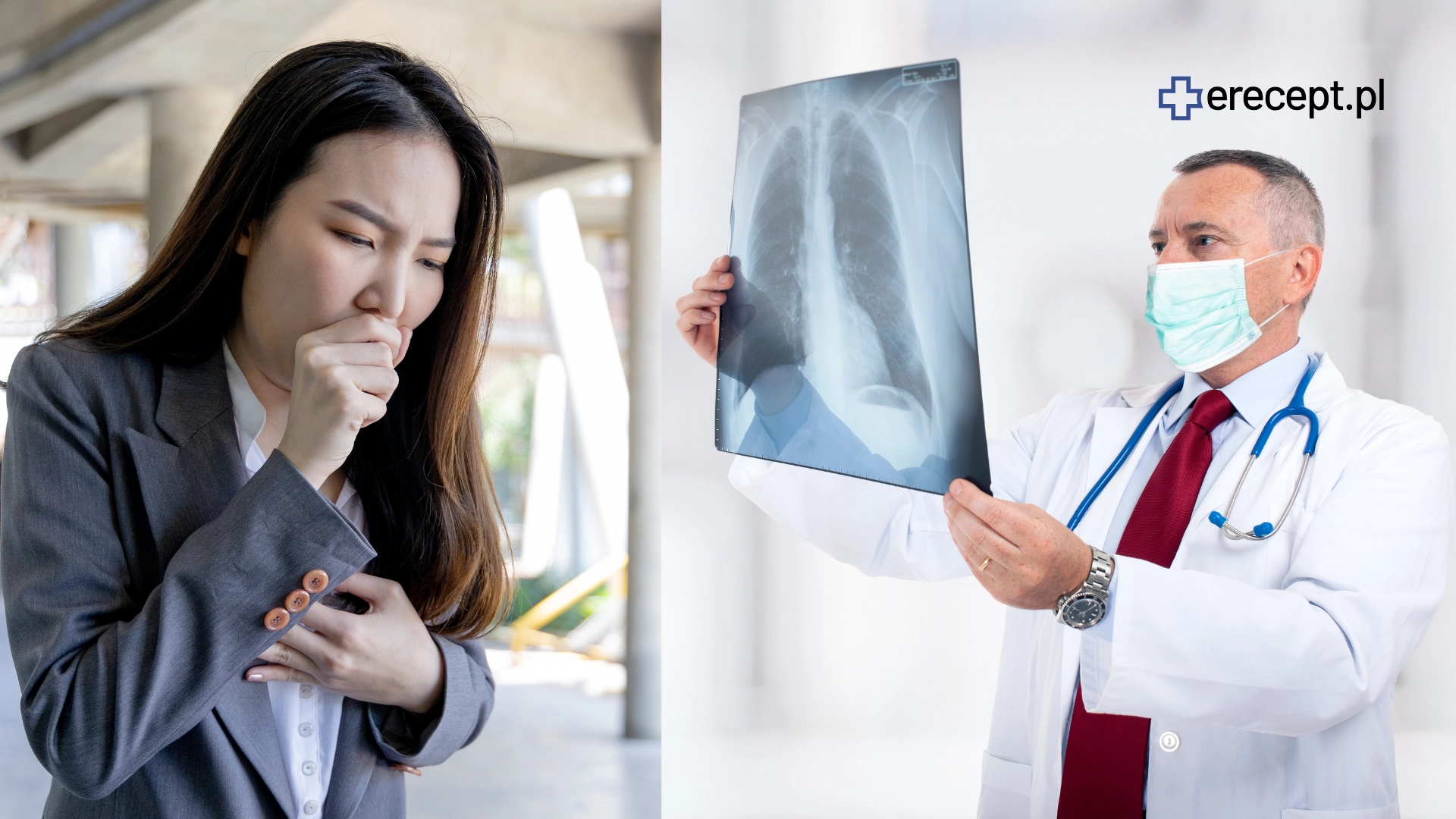
Czy każde zapalenie płuc jest niebezpieczne? Co może je wywoływać?
Zapalenie płuc jest chorobą, która często kojarzy się z ciężkim przebiegiem i zagrożeniem życia. Co prawda, pozaszpitalne zapalenie płuc jest problemem całorocznym, ale w okresie zimowym występuje najwięcej zachorowań. Zupełnie płuc może być wywołane przez różne drobnoustroje: bakterie, wirusy, grzyby. Nie każde zapalenie płuc jest jednakowo niebezpieczne, ale każda forma tej choroby wymaga uwagi i odpowiedniego leczenia, gdyż zaniedbanie choroby może doprowadzić do wystąpienia ciężkich powikłań.
- Spis treści
- Czy każde zapalenie płuc jest niebezpieczne? Co może je wywoływać? - podsumowanie
- Jakie są rodzaje zapalenia płuc?
- Co wywołuje zapalenie płuc? Bakteryjne zapalenie płuc, wirusowe zapalenie płuc, atypowe zapalenie płuc
- Jakie są objawy zapalenia płuc?
- Diagnostyka zapalenia płuc
- Jak wygląda leczenie zapalenia płuc?
- Jak zapobiegać zapaleniu płuc?
- Zapalenie płuc – jakie są powikłania?
- Bibliografia
Czy każde zapalenie płuc jest niebezpieczne? Co może je wywoływać? - podsumowanie
- Zapalenie płuc to choroba, która obejmuje pęcherzyki płucne lub tkankę śródmiąższową. Może być wywoływana przez różne czynniki, takie jak bakterie czy wirusy.
- Typowe zapalenie płuc powoduje kaszel (często z odkrztuszaniem plwociny o ropnym charakterze), ból klatki piersiowej (zwłaszcza przy głębokim oddychaniu czy kaszlu), część chorych dokucza także duszność.
- Terapia zapalenia płuc obejmuje zarówno leczenie objawowe (odpoczynek, leki rozrzedzające wydzielinę) oraz leczenie przyczynowe (antybiotyk)
- Nie każde zapalenie płuc jest jednakowo niebezpieczne, ale każda forma tej choroby wymaga uwagi i odpowiedniego leczenia, gdyż zaniedbanie choroby może doprowadzić do wystąpienia ciężkich powikłań.
e-Recepta Express
Do 1 godziny roboczej* Antykoncepcja stała, leki stałe, przedłużenie terapii w chorobach przewlekłych, leki na potencję.Antykoncepcja awaryjna
Do 1 godziny roboczej* Tabletka 'po', tabletka dzień po, tabletka do 72h, pigułka po.Czym jest zapalenie płuc?
Zapalenie płuc to choroba, która obejmuje pęcherzyki płucne lub tkankę śródmiąższową. Może być wywoływana przez różne czynniki, takie jak bakterie czy wirusy.
Ustalenie przyczyny zapalenia płuc ułatwia leczenie, ale pacjenci często wymagają także leczenia objawowego, a czasami tylko ono jest stosowane.
Jakie są rodzaje zapalenia płuc?
Ze względu na różne drobnoustroje, które wywołują zapalenie płuc, najczęściej dzieli się je na pozaszpitalne oraz szpitalne zapalenie płuc.
Pozaszpitalne zapalenie płuc
Rozwojowi pozaszpitalnego zapalenia płuc sprzyja podeszły wiek, palenie tytoniu, niewydolność serca czy przewlekłe choroby układu oddechowego, przede wszystkim przewlekła obturacyjna choroba płuc (POChP).
Ryzyko zapalenia płuc wzrasta u osób z cukrzycą czy stosujących leki obniżające odporność (np. sterydy). Niekorzystnie wpływa także nieprawidłowa higiena jamy ustnej czy upijanie się (lub inne stany sprzyjające zachłyśnięciu, przez co może rozwinąć się zachłystowe zapalenie płuc), niedożywienie (ale także nadwaga i otyłość) oraz narażenie na pyły metali w pracy.
Szpitalne zapalenie płuc
Szpitalne zapalenie płuc rozpoznaje się u pacjentów hospitalizowanych przez co najmniej 48 godzin. Na jego rozwój szczególnie narażeni są pacjenci ciężko chorzy, zwłaszcza ci wymagający mechanicznej wentylacji (respiratoroterapia).
Czynniki, które zwiększają prawdopodobieństwo wystąpienia szpitalnego zapalenia płuc, to co najmniej pięciodniowa hospitalizacja, inny pobyt w szpitalu w przeciągu ostatnich 3 miesięcy, upośledzenie odporności, dożylne podawanie leków w domu, pobyt w ośrodku opiekuńczym czy domu opieki przewlekłej i inne.
Rozróżnienie szpitalnego i pozaszpitalnego zapalenia płuc łączy się przede wszystkim z różnymi drobnoustrojami, które dane zapalenie wywołują.
Co wywołuje zapalenie płuc? Bakteryjne zapalenie płuc, wirusowe zapalenie płuc, atypowe zapalenie płuc
Wyżej przytoczony podział jest związany z etiologią zapalenia płuc i pośrednio wskazuje na możliwe przyczyny choroby.
Bakteryjne zapalenie płuc
Pozaszpitalne zapalenie płuc u dorosłych najczęściej wywoływane przez takie drobnoustroje jak dwoinka zapalenia płuc (Streptococcus pneumoniae), Haemophilus influenzae. Mycoplasma pneumoniae czy Legionella pneumophila należą do tzw. drobnoustrojów atypowych, a zapalenie płuc przez nie wywołane często ma mniej typowy przebieg, z łagodniejszymi objawami (tzw. atypowe zapalenie płuc).
Jeśli zapalenie płuc rozwija się w trakcie pobytu w szpitalu, to możemy mieć do czynienia z sytuacją, w której pacjent zaraził się danym drobnoustrojem jeszcze przed przyjęciem - w takim wypadku czynniki wywołujące będą takie jak wyżej.
Długi pobyt w szpitalu zwiększa prawdopodobieństwo zarażenia lekoopornymi bakteriami, np. Klebsiella pneumoniae czy Pseudomonas aeruginosa.
Wirusowe zapalenie płuc
Podobny przebieg może mieć wirusowe zapalenie płuc, wirusy wywołują zapalenie płuc w około 1/3 przypadków pozaszpitalnego zapalenia. U dzieci dominuje etiologia wirusowa zapalenia płuc.
Grzybicze zapalenie płuc
Grzybicze zapalenie płuc (wywołane przez np. Candida albicans czy Aspergillus fumigatus) dotyczy przede wszystkim pacjentów z upośledzeniem odporności.
Zachłystowe zapalenie płuc
Zachłystowe zapalenie płuc jest związane z inwazją bakterii Gram -, które dostają się do płuc na skutek aspiracji treści z jamy ustnej. Takiej sytuacji sprzyjają różne schorzenia i choroby, np. zaburzenia połykania w chorobach neurologicznych, zaburzenia budowy przełyku (np. w przebiegu nowotworu) czy zła higiena jamy ustnej.
Do zachłystu może też dojść w warunkach szpitalnych, na przykład podczas wprowadzania do znieczulenia pacjenta, który nie zastosował się do zaleceń dotyczących spożywania pokarmów przed zabiegiem. Zapalenie płuc wywołane przez zachłyst jest szczególnie niebezpieczne.
Śródmiąższowe zapalenie płuc
Śródmiąższowe zapalenie płuc to choroba, którą objęte są nie pęcherzyki płucne, a pozostałe tkanki płuca. Choć ostre śródmiąższowe zapalenie płuc uznawano za dość rzadką chorobę, to charakterystyczne zmiany w przebiegu zapalenia płuc wywołanego wirusem SARS-CoV-2 wskazują, że właśnie taki proces ma miejsce w przebiegu infekcji COVID-19.
Wówczas do objawów poza gorączką, kaszlem, dreszczami czy bólami mięśniowymi często dołączał spadek saturacji poniżej 94%.
Jakie są objawy zapalenia płuc?
Typowe zapalenie płuc powoduje kaszel (często z odkrztuszaniem plwociny o ropnym charakterze), ból klatki piersiowej (zwłaszcza przy głębokim oddychaniu czy kaszlu), część chorych dokucza także duszność.
Możliwa jest także chrypka lub nieżyt nosa, a także ból głowy lub objawy ze strony przewodu pokarmowego, a także przyspieszony oddech (tachypnoe).
Ponadto pojawiają się objawy ogólne: gorączka, dreszcze, pocenie się. Mogą wystąpić także bóle mięśniowe, a u starszych osób osłabienie czy, często obserwowane przez bliskich, pogorszenie kontaktu.
Diagnostyka zapalenia płuc
Poza wywiadem i badaniem przedmiotowym, dzięki któremu lekarz może zaobserwować patologiczne zmiany w osłuchiwaniu płuc, celem zdiagnozowania zapalenia płuc można wykonać badania dodatkowe. Przydatne mogą być badania krwi - morfologia czy CRP wskażą na rozwój stanu zapalnego w organizmie.
Ponadto wykonuje się badania pozwalające na ocenę wydolności nerek czy wątroby. Można przeprowadzić też badania mikrobiologiczne: badanie bakteriologiczne plwociny, popłuczyn pęcherzykowo-oskrzelowych czy posiew krwi będą przydatne w identyfikacji czynnika sprawczego.
W trakcie hospitalizacji możliwe jest również wykonanie bronchofiberoskopii, która polega na wprowadzeniu odpowiedniego urządzenia do dróg oddechowych, co umożliwia np. pobranie materiału do badań mikrobiologicznych.
Badania obrazowe
Aby rozpoznać zapalenie płuc, często wykorzystuje się badania obrazowe - przede wszystkim RTG płuc, które jest również wykorzystywane jako badanie kontrolne po wyzdrowieniu. Rzadziej wykonuje się tomografię komputerową, głównie u chorych przebywających w szpitalu.
Dodatkowe testy
Dostępne są również testy wykrywające antygeny niektórych bakterii w płynach ustrojowych, np. próbce moczu. Dłużej trwa diagnostyka w kierunku drobnoustrojów atypowych - wykonywane w tym celu testy immunologiczne wymagają pobrania materiału w odstępie ok. 3 tygodni.
W przypadku podejrzenia etiologii wirusowej dostępne są testy wykrywające wirusa grypy czy SARS-Cov-2.
Jak wygląda leczenie zapalenia płuc?
Leczenie przyczynowe
W zależności od czynnika wywołującego zapalenie płuc, możliwe jest wprowadzenie leczenia przyczynowego. Jeśli rozwinie się bakteryjne zapalenie płuc, leczeniem z wyboru jest zastosowanie antybiotyków. Konieczne może być ich podanie dożylne w warunkach szpitalnych. Antybiotyki dostępne są na receptę.
Antybiotyk powinien być podawany przez co najmniej 7 dni, ale terapia może trwać także 2 czy 3 tygodnie. Podczas stosowania warto sięgnąć po preparaty, które umożliwią uzupełnienie naturalnej flory przewodu pokarmowego.
W wirusowym zapaleniu płuc często leczenie przyczynowe jest niemożliwe lub bardzo ograniczone, np. w przypadku grypy oseltamiwir powinien być zastosowany wcześnie, aby możliwe było zapobiegnięcie zapaleniu płuc.
Leczenie objawowe
W leczeniu zapalenia trzeba zadbać o odpoczynek, nie palić papierosów. Należy zwrócić uwagę na odpowiednią podaż płynów, zwłaszcza jeśli jednym z objawów jest gorączka. Pacjent z zapaleniem płuc powinien pozostawać w domu.
W przypadku trudności z wykrztuszaniem można zastosować leki rozrzedzające wydzielinę, natomiast leki przeciwkaszlowe są w większości wypadków przeciwwskazane. W razie bólu można zastosować np. paracetamol. Niektórzy pacjenci mogą wymagać podawania tlenu, dożylnego podawania płynów czy dożywiania, a w określonych przypadkach - sterydoterapii.
Warto pamiętać, że samo opuszczenie szpitala czy zakończenie antybiotykoterapii nie oznacza pełnego wyleczenia. Pacjenci często wymagają rehabilitacji oddechowej, która pozwala im odzyskać pełną sprawność i chroni przed nawrotem choroby.
Zapalenie płuc - jakie są wskazania do hospitalizacji?
W przypadku pozaszpitalnego zapalenia płuc może nastąpić sytuacja, w której lekarz po rozpoznaniu choroby zadecyduje o konieczności dalszego leczenia w szpitalu. Taka konieczność może wystąpić po ocenie stanu ogólnego pacjenta lub jeśli pojawią się konkretne objawy.
Do podjęcia decyzji o zasadności hospitalizacji może skłonić niskie ciśnienie tętnicze, podejrzenie wystąpienia powikłań zapalenia płuc, zaburzenia świadomości, rozległe zmiany zapalne czy niewydolność narządów. Istotny jest także wiek pacjenta czy podejrzenie powikłań zapalenia płuc.
Jak zapobiegać zapaleniu płuc?
Aby uniknąć rozwoju zapalenia płuc, należy zadbać o zdrowy styl życia, w tym o utrzymanie odpowiedniej masy ciała, unikanie używek.
Istotne są szczepienia ochronne, zwłaszcza u starszych pacjentów - dla nich dostępne są darmowe szczepienia na grypę i pneumokoki (Streptococcus pneumoniae). Szczepienie pozwala uniknąć samego zachorowania lub zapewni łagodniejszy przebieg. Dostępne jest także szczepienie przeciw COVID-19.
Jak zapobiegać zapaleniu płuc będąc w szpitalu?
W trakcie pobytu w szpitalu z jakiegokolwiek powodu, o ile lekarz nie zaleci inaczej, warto zadbać o możliwy ruch i unikać leżenia w łóżku przez cały czas pobytu. Pomagają w tym także specjaliści rehabilitacji, którzy często uczą różnych ćwiczeń, bezpiecznych dla pacjenta w danym stanie.
Ponadto szpitalny pacjent często dostaje specjalne urządzenia, tzw. trenażery oddechowe, które ułatwiają poprawne wykonywanie ćwiczeń oddechowych, co zapobiega rozwojowi choroby płuc. Z kolei rodzina pacjenta powinna zadbać o stosowanie się do wytycznych dotyczących odwiedzin chorego.
Zapalenie płuc u dzieci – zapobieganie
Wystąpienie zapalenia płuc u dzieci może być związane z infekcją, której można zapobiec poprzez szczepienia ochronne. Ponadto istotne jest przestrzeganie zasad higieny. Dzieci nie powinny być narażane na dym tytoniowy. W razie zachorowania należy zadbać o izolację pacjentów. Niebagatelny wpływ na ochronę dziecka ma karmienie piersią w okresie niemowlęcym.
Należy pamiętać, że stosowanie leków przeciwbakteryjnych jako profilaktyki musi być uzasadnione i nie może być podejmowane rutynowo.
Zapalenie płuc – jakie są powikłania?
Dość częstym powikłaniem zapalenia płuc jest zgromadzenie płynu w jamie opłucnej. Czasem nie wymaga on większej interwencji, jednak konieczne może być nakłucie i ewakuacja płynu. Jeśli w płynie pojawią się bakterie, to nabiera on ropnego charakteru, który trzeba usunąć. Może to prowadzić do konieczności przedłużenia antybiotykoterapii.
Ropień płuca może być pojedynczy, ale możliwe jest powstanie mnogich zmian. Leczenie wymaga zastosowania odpowiednich antybiotyków w ciągu nawet kilkutygodniowej terapii. Pomocne są też takie metody jak np. drenaż ułożeniowy, polegający na odpowiednim ułożeniu ciała, co ułatwia ewakuację treści.
Podobnie jak inne infekcje bakteryjne, wirusowe czy grzybicze, zapalenie płuc może być przyczyną rozwoju sepsy czy wstrząsu septycznego, co stanowi zagrożenie życia.
Zapalenie płuc u dziecka
U dzieci zapalenie płuc najczęściej przebiega z objawami takimi jak:
- ogólne osłabienie organizmu;
- gorączka >38 stopni Celsjusza;
- przyspieszenie oddechu;
- objawy ze strony układu oddechowego takie jak duszność i kaszel początkowo suchy, następnie produktywny;
- bóle brzucha.
Występuje ono u około 8% dzieci, które często posiadają wady wrodzone układu oddechowego, choroby przełyku, w tym refluks żołądkowo-przełykowy, choroby neurologiczne, zaburzenia immunologiczne lub wady układu krążenia.
Jakie mogą być powikłania zapalenia płuc u dziecka?
Z zapaleniem płuc u dzieci mogą wiązać się różne powikłania, takie jak:
- odma opłucnowa,
- ropień płuca,
- sepsa,
- wysięk w jamie opłucnej,
- martwicze zapalenie płuc.
Jak zapobiegać zapaleniom płuc u dziecka?
Najlepszym sposobem, aby zapobiegać zapaleniom płuc u dziecka, są szczepienia ochronne (w bakteryjnym zapaleniu płuc kluczową rolę odgrywa szczepienie przeciwko pneumokokom i Haemophilus influenzae, a w wirusowym - szczepienia przeciwko grypie). Można także unikać dymu z papierosów, przestrzegać zasad higieny i izolować dzieci od osób zakażonych.
U małych dzieci dużą rolę odgrywa również karmienie piersią oraz chemioprofilaktyka, jeśli matka była zakażona bakterią.
Bibliografia
Inni czytali również
- Spis treści
- Czy każde zapalenie płuc jest niebezpieczne? Co może je wywoływać? - podsumowanie
- Jakie są rodzaje zapalenia płuc?
- Co wywołuje zapalenie płuc? Bakteryjne zapalenie płuc, wirusowe zapalenie płuc, atypowe zapalenie płuc
- Jakie są objawy zapalenia płuc?
- Diagnostyka zapalenia płuc
- Jak wygląda leczenie zapalenia płuc?
- Jak zapobiegać zapaleniu płuc?
- Zapalenie płuc – jakie są powikłania?
- Bibliografia